| よくある質問(減圧障害関連)への回答 |
 |
 |
生理&病態について |
 |
ダイビングのあとに身体に生じた気泡は、その後どうなるのですか?
自然に排泄されることもあるのでしょうか? |
 |
レジャーダイビング程度の深度と時間であってもダイビング後に気泡ができることは珍しくありません。気泡をよく観察できるのは静脈系です。静脈系にできた気泡は肺まで運ばれ、肺の毛細血管に詰まり、呼気として排泄されます。スムーズに静脈系の流れに乗らず、気泡が組織に留まってしまうと減圧症の症状が出現します。たとえば、治療をせずに放置した場合、気泡はその量に応じてしばらくの間(数時間から数日間以上)身体内に留まります。言い換えれば、治療をしなくても数週間のうちは身体外に(組織→血流→肺→呼気として)排泄されるということでもあります。ただ、身体内にできた気泡は、身体にとっては異物なので組織を傷つけています。気泡は、身体内部に数10万個から数100万個できることもあるといわれているので、肉眼では見えないような小さな気泡によるケガがたくさんできるのです。気泡が消失したあとも症状が残ってしまうのは、組織に小さなケガが残っているためです。たとえば、脊髄は数10分間圧迫されただけでもしびれなどの症状が長期間残るといわれています。そういう意味でも、脊髄にできた気泡はできるだけ早く取り除くべきといえます。DAN
USAは、脊髄症状のある減圧症を治療せずに放置した場合、自然治癒率(自然に治る確率)は2%、治療しなかった98%は何らかの後遺症を残すと報告しています。 |
|
| 原因 or誘因について |
 |
減圧症にかかるような潜り方はしていないのですが、
どうして減圧症にかかったのですか? |
 |
減圧症にかかるような潜り方はしていないのですが、どうして減圧症にかかったのですか?
Aダイビングをする限り減圧症に罹るリスクをゼロにはできません。自動車を運転する限り交通事故を起こす可能性があるのと同じです。ルールを守ればリスクは低くなりますがなくなることはありません。減圧症には多くの誘因と予防策があります。誘因はダイビングプロフィールごとに異なります。チェックしてみてください。 |
減圧症ではないのに自分で減圧症にかかったと思い込んでしまう
減圧神経症という病気があると聞きました。どういう病気ですか。 |
 |
たとえば友人や一緒に潜ったメンバーが減圧症にかかると不安にかられて自分も手足にしびれを感じてしまうことがあります。また、減圧症に罹った方の中には、不安神経症にかかってしまい、ほんの少ししかない症状を心配の過ぎで増幅させてしまうことがあります。これらの状態を減圧神経症といいます(私はあまりこの病名は使いませんが)。頻度は前者の思い込み減圧症は非常に少なく、後者の不安増幅型減圧症(一応ほんとうの減圧症ではある)のほうが圧倒的に多い傾向があります。
一方、高気圧酸素治療をしても症状が悪化したり、治療後数ヶ月経ってから症状が増悪するようなときは減圧神経症より、本来の神経症やうつ病が関係している傾向がかなり高くなります。
減圧神経症と言われかねないマイルド症状(四肢が時々チクチクするなど)の方でも、細かくチェックすると神経異常が見つかることは多いので、減圧神経症と自己判断してしまうのは非常に危険です。
(減圧神経症は正式な病名ではないので実際に病名として付けられることはありません。) |
|
| 症状について |
 |
元々肩こり性ですが、ダイビング後、特にひどくなりました。
減圧症の可能性はありますか? |
 |
減圧症かを判断するには神経学的なチェックが必要です。 |
| ダイビングのあとから時々手のしびれを感じます。減圧症の可能性がありますか? |
 |
軽い減圧症では、症状が出たり消えたりを繰り返すことがあります。一度、神経学的なチェックを受けられることをお勧めします。 |
2日前にダイビングでDECO警告を出してしまいまいました。
現在、減圧症と思われるような症状はありませんが受診して治療すべきでしょうか? |
 |
何も症状がなければ受診する必要はありません。
と数日、減圧症の症状が出ないかを注意しておき、万一、しびれ感や違和感など何らかの症状が出たら速やかに受診しましょう。
ダイビング後2日間(48時間)経過しているのであれば、これからひどい症状が出る可能性は非常に低いといえます。 |
| ダイビング後、1週間以上経ってから自覚症状が出ることがあるのですか? |
 |
非常に軽い減圧症であれば1週間以上してから症状を自覚することがあります。
軽い減圧症では、症状が出たり引っ込んだりするので非常にわかりづらいことがあるのです。
軽症例では、神経学的な診察だけでなく、診断的治療(診断を兼ねた高気圧酸素治療)を行わないと診断できないこともあります。 |
|
| ▲ページトップへ |
| 診察or診断について |
 |
| 減圧症かどうかはどのようにすればわかりますか? |
 |
自己チェックする方法があります。自己チェックが受診のきっかけで来院される方は、私が所見をとってもやはりほぼ100%異常が見つかります。逆に、自己チェックでは異常は見つからないが、自覚症状があるから来院したという方の約半数に異常所見が見つかります。自己チェックは来院するためのひとつの動機付けにはなるようです。自己チェックで異常がなかったからといって減圧症でないとは判断しないほうがよいようです。 |
| 減圧症は、病院ではどのようにして診断するのですか? |
 |
神経学的な診察をします。約90%に神経学的な異常が見つかり、減圧症と診断できます。約10%の減圧症は自覚症状だけで異常を認めません。他覚所見(診察所見)がなくても自覚症状で減圧症が強く疑われるときは、診断的治療として高気圧酸素治療を行います。治療の結果、症状が回復すれば減圧症、回復しなければ減圧症以外の病気と判断することがあります。 |
| 減圧症を決定づける検査はないのですか? |
 |
神経学的な診察が決め手になります。血液検査や画像検査では確定診断することはできません。 |
| 減圧症では、どのようなときに検査をするのですか? |
 |
生命に危険性はないが緊急性がある重症減圧症では、検査をする前に高気圧酸素治療を行います。検査に時間をかけると治療開始が遅くなり治りが悪くなるからです。緊急性のない減圧症では、高気圧酸素治療を行った後、症状が残存すれば他の疾患であることも考慮し検査をすることがあります。減圧症とまったく同じ症状で、他の病気ということがあるからです。症状(後遺症)が長引くときも検査をすると、長引く原因が明らかになることがあります。検査項目には、血液検査、頚部MRI、腰部MRI、頭部MRI、肺CT、脳SPECTなどがあります。 |
左腕にしびれ感がありますが、減圧症でなかったとしたら
どのような病気が考えられますか? |
 |
しびれのある部位にもよりますが、神経根炎(脊髄から出ている神経が圧迫されている)や椎間板ヘルニア、末梢神経障害(尺骨神経麻痺、橈骨神経麻痺、正中神経麻痺など)ということもあります。 |
|
| ▲ページトップへ |
| 治療について |
 |
| 高気圧酸素治療はどこで受けることができますか? |
 |
第1種装置(1人用チャンバー)と第2種装置(多人数用チェンバー)があります。第1種装置の多くは酸素加圧式です(一部空気加圧式の装置もあります)。第2種装置はすべて空気で加圧します。減圧症に有効なTable6の治療表は、空気加圧式のチャンバーでしか行うことができません。治療装置は全国に800台近くありますが、第2種装置はそのうちの50台程度です。高気圧酸素治療装置を有している医療施設、高気圧酸素治療安全協会加入の施設などがあります。高気圧酸素治療装置は、日常、脳卒中や突発性難聴、動脈硬化や糖尿病による循環障害などに使用されています。そのため、装置はあっても受診してすぐに治療を受けることができません。また、潜水医学に詳しい医師は少ないので、多くの施設で専門的な診察なしに治療を受けることになります。施設を受診される前に電話等で確認されることをお勧めします。 |
| 減圧症はどのくらいの期間で治りますか? |
 |
重症度や高気圧酸素治療を開始する時期などによって幅があります。重症であっても治療開始が早ければ数回の治療で完治しますし、軽症であっても治療開始が遅ければ何年も症状が続く方がいます。治療後の経過と高気圧酸素治療の効果を下げる因子を参照してみてください。 |
| 高気圧酸素治療は何回受けなければいけませんか? |
 |
東京医科歯科大学医学部附属病院高気圧治療部を受診される方の平均的な治療回数は約3回です。おおよその目安は、他覚所見(診察所見)がほとんどない軽症な減圧症は1〜2回、明らかな知覚障害と運動障害のある減圧症は3〜6回程度、広範囲の知覚障害と運動障害のある減圧症は7〜10回、腸の動きが悪かったり排尿困難などが続く減圧症は10〜14回くらいです。 |
| 減圧症を治療するときは入院が必要ですか? |
 |
重症な場合は入院が必要です。多くは通院にて治療が可能です。医療機関や医師の治療方針によっても異なります。 |
減圧症と思われる症状が出てから1ヶ月ほど経ちます。
今から高気圧酸素治療を受けても効果はありますか? |
 |
1ヶ月経っていると高気圧酸素治療の効果は相当落ちますが、まだ効く可能性はあります。減圧症であるかを診断したうえで、減圧症であれば一度高気圧酸素治療を受けられたほうがよいと思います。 |
毎日ガイドとして潜っています。半年くらい前から両肩が重く、首のこりが
ひどくなりました。減圧症のような気はするのですが、どうすればいいですか? |
 |
まずは神経学的な診察をして減圧症かどうか診断したほうがよいと思います。古い減圧症の神経所見と新しい減圧症の神経所見は異なるので、最近かかった減圧症の症状があると判断されれば高気圧酸素治療を受けたほうがよいと思います。 |
| 2絶対気圧に1時間くらいの高気圧酸素治療では効果がないのですか? |
 |
低い圧力または短い時間では効果がないわけではありません。軽い減圧症であれば治ることはあります。中枢神経障害を伴う減圧症では、症状が十分に改善されず後遺症を残すケースが多くなります。 |
| 高気圧エアーチェンバー(酸素カプセル)は減圧症にも効きますか? |
 |
低い圧力または短い時間では効果がないわけではありません。軽い減圧症であれば治ることはあります。中枢神経障害を伴う減圧症では、症状が十分に改善されず後遺症を残すケースが多くなります。 |
| 薬を飲みながら高気圧酸素治療を受けてもいいですか? |
 |
酸素中毒(高気圧酸素治療の副作用)を誘発する薬は注意が必要です(PDF)。薬の効果や副作用の出現は、血中酸素分圧によって変化することが知られています。使用中の薬があるときは、市販の薬であっても、高気圧酸素治療を担当する医師に申告しましょう。 |
| 高気圧酸素治療経過中に鎮痛剤を服用しても構いませんか? |
 |
できるだけ鎮痛剤は内服せずに高気圧酸素治療を受けます。鎮痛剤を内服していると治療効果の判断がしづらくなるからです。耐え難い痛みがあるときは主治医と相談して内服します。 |
| 高気圧酸素治療の途中、中断はできるのですか? |
 |
治療を中止するときは、決められたスケジュールでゆっくり減圧します。複数の人数で治療を受けているときは、副室(第2種装置には治療のための部屋である主室と、予備部屋の副室が備えられています)に移動して減圧します。 |
| 減圧症には、治りやすい症状と治りにくい症状がありますか? |
 |
治りにくい症状には、胸部症状(胸痛や胸の圧迫感、息切れ)、頭部症状(頭に膜がかかったような感じがする、重い、ぼーっとする)、手や足の指の末端の感覚消失などがあります。指などの小さな関節症状(痛みや拘束感)は、肘、膝、肩などの大きい関節症状(痛み、重い、違和感)より治りにくい傾向があります。軽い知覚障害(痛覚低下と冷覚低下)と軽い運動障害(軽い筋力低下)がある場合、高気圧酸素治療によって早く改善するのは運動障害のほうです。1回の高気圧酸素治療で運動障害がほとんど改善されるようであれば、その他の症状も比較的早期に改善します。 |
| 高気圧酸素治療中に症状が悪化することがありますか? |
 |
高気圧酸素治療を受けている最中または治療直後、四肢のしびれや痛み、身体各部のピリピリ感やチクチク感、筋肉のつりなどを感じることがあります。これらの症状を通称リバウンディング反応といいます。神経障害が治る過程で生じる一過性の回復期症状と解釈できます。自覚的に悪化したような気がしますが他覚所見(医師が診察する所見)は改善していることがほとんどです。心配されず次回の診察時に医師に伝えましょう。 |
| リバウンディング反応が取れずに長引いています。そのうち取れますか? |
 |
まれにそのようなことがあります(減圧症患者さんの約50名に1名くらい)。他覚所見(診察所見)が改善しているかを評価する必要があります。他覚所見が改善しているのに自覚症状が悪化し続けるときは、高気圧酸素治療をいつまで継続するかよく検討する必要があります。高気圧酸素治療を担当している主治医と相談してください。 |
| 高気圧酸素治療がよく効く人と効きが悪い人がいるのですか? |
 |
発症後潜水された方、ダイビング後に低圧曝露(飛行機搭乗・高所移動)された方、若年者より高齢者、男性より女性、元々何か障害がある部位に減圧症の症状が出現した方は高気圧酸素治療が効きにくい傾向があります。 |
高気圧酸素治療通院中または通院後の航空機搭乗について、
注意点があれば教えてください。 |
 |
高気圧酸素治療を継続している期間は、航空機搭乗や高所移動(300m以上)、高所滞在を避けます。高気圧酸素治療の通院終了後、少なくとも72時間は航空機搭乗を避けましょう。できれば2〜3週間は航空機には乗らないほうがよいと思います。治療終了後しばらくは低圧曝露によって症状がぶり返すことがあります。身体内に気泡は存在しない時期であるにもかかわらず、圧変化で症状が変動する方が少なくありません。治療終了後2〜3週目に航空機搭乗した場合、症状が悪化したと感じる方は5名に約1名、2〜3ヶ月後の航空機搭乗で悪化したと感じる方は10名に1名くらいいます。 |
| 減圧症の治療を受けています。日常生活で気をつけることはありますか? |
 |
レジャーダイバーの減圧症は知覚障害(感覚障害)を伴うことが多いため、日常生活程度の安静を保ち、疲労を避け、症状がある部位を激しく動かさないほうが症状は早く取れます。治療を始めて1ヶ月くらいは、マッサージ・お風呂・サウナ(最近は岩盤浴)・アルコール摂取をほどほどにしたほうがよいと思います。ただ、あまり神経質にはならないほうがよいと思います。気にすると症状でないものまで症状のような気がしてきます。治療開始後1ヶ月くらい経ったら、上記に挙げたようなこともぼつぼつ始めてみて、症状が強く出るようなら次から少し控えめにするなどして調整していきます。一方、歩行困難などを伴う重症の運動神経障害では、早期の運動器のリハビリテーションが重要です。 |
| 減圧症の治療を受けていますが、タバコは吸ってもいいですか? |
 |
喫煙すると症状が悪化するという方はあまりいませんが、生理的には治療に逆行した行為なのでやめておいたほうがよいと思います。 |
| 減圧症を早く治すために食べたほうがよいものはありますか? |
 |
特にはありません。効果の証明はされていませんが、血液をサラサラにする食べ物、たとえば納豆やタマネギはよいかもしれません。 |
| 減圧症の治療で高気圧酸素治療以外にもやったほうがよい治療がありますか? |
 |
補助治療として点滴、注射薬、内服薬治療などがあります。
高気圧酸素治療以外の治療 |
| リハビリテーションはどのようにすればよいでしょうか? |
 |
運動機能障害(運動麻痺)がある方は早期のリハビリテーションが有効ですが、知覚障害だけの方は運動リハビリテーションを行う必要はありません。 |
高気圧酸素治療装置内に持ち込んでいいものと
持ち込んではいけないものを教えてください。 |
 |
燃えやすいものや静電気を発生しやすいものは持ち込んではいけません。具体的には、マッチ、ライター、カイロなどです(PDF)。万年筆やラインマーカーなどは減圧のときにインクが漏れ出ることがあるので持ち込まないほうがよいでしょう。治療時は、静電気を発生しにくい治療着に着替えていただいたほうが安全です。下着は着用していても大丈夫です。 |
ダイビング後、首の痛みや肩凝りなどがあり、1週間程してから手のしびれ感が
出現しました。その後1ヶ月程してから医療機関を受診し、2絶対気圧、
1時間30分の高気圧酸素治療を受けました。 しかし、症状の変化はありませんでした。
こういう場合、減圧症を否定することはできるのでしょうか? |
 |
通常の高気圧酸素治療(2絶対気圧、1時間30分)による症状の変化も、減圧症であるかを判断するひとつの目安にはなります。ただ、症状の程度が軽かったり、出たり引っ込んだりするようなときは鑑別することが困難な場合もあります。私たちは通常の2絶対気圧、1時間30分の治療よりTable6(2.8絶対気圧、5時間)のほうが治療的効果も診断的効果も高いとは考えています。
診断も兼ねて行った高気圧酸素治療(診断的治療)では、治療中、治療直後または治療後数日間のうちに、症状が改善した場合に減圧症と判断します。また、高気圧酸素治療中の症状の出現(通称リバウンディングと呼称している反応性の神経症状。ピリピリ、チクチクなどのしびれ感に類する症状、または痛みやだるさ、重い感じなど)をもって減圧症と判断します。
診断的治療を行っても判断がつかないときは、改めて、ダイビングプロフィール、症状の種類・部位・程度・出現の時期・消退の時期などを参考にします。以上をもって判断すれば、ほとんどのケースで減圧症かどうか判断がつきます。 |
|
| 減圧症後遺症について |
 |
| どのような後遺症が残りやすいのですか? |
 |
関節や筋肉などの運動器の症状より、中枢神経症状(しびれ感や筋力低下など)のほうが残りやすい傾向があります。胸部症状(胸痛や胸の圧迫感、息切れ)、頭部症状(頭に膜がかかったような感じがする、重い、ぼーっとする)、手や足の指先末端の鈍い感覚は比較的消失しにくい傾向があります。大きな関節(肘、膝、肩)の痛みより、足や手の指の痛みのほうが長引く傾向があります。 |
| 高気圧酸素治療後、症状(後遺症)が残ったらどうすればよいですか? |
 |
症状に合わせた内服薬治療をします。重症の運動器の障害(運動神経障害)がある場合はリハビリテーションを積極的に行います。 |
高気圧酸素治療を3ヶ月前に受けました。日常、症状はありませんが、
標高の高いところに行くと症状が悪くなったような気がします。大丈夫でしょうか? |
 |
きちんと治療していれば、月日とともに症状の出現する率は低下します。高所に行って症状が出現する率も低下します。もし高所に行って症状が悪化したとしても、下山して1〜2週経つと症状が和らぐことがほとんどです。症状が改善しないときは受診しましょう。 |
高層ビルに行くと減圧症に影響はありますか?
また低気圧が来ると影響を受けますか? |
 |
東京タワーの特別展望台は約250m、池袋のサンシャインビルは約230m(武蔵野台地に立っているので標高は東京タワーの特別展望台より少し高い)のようですから、気圧は、いずれも地上より約0.025気圧減圧されることになります。
一方、日本周囲の平均気圧(標準気圧)は1,013hPa(ヘクトパスカル)、発達した低気圧(台風の中心気圧など)は約950hPa(1hPaは標高約10mに相当)とのことなので、低気圧が来ると0.06気圧(標高600m相当)くらいは減圧される計算になります。
よって、潜水直後または減圧症発症直後は、超高層ビルに昇ること、または大気圧の変化が減圧症に影響しないとは言い切れません。ただ、治療を終了した方であれば、大きな影響は受けないと考えます。 |
| 低気圧が来ると症状が悪くなります。どうしてですか? |
 |
古傷が痛む理由のひとつに、細胞間の水分移動説があります。たとえば、減圧症の後遺症が6ヶ月以上続いている方のうち半数近くが低気圧が来ると症状が悪化するといわれます。自覚症状は増加するようですが他覚所見の悪化はあまり認められません。 |
高気圧酸素治療が終了して2ヶ月になりますが、
まだ、手足のしびれがあります。受診したほうがよいですか? |
 |
徐々によくなってきていて、症状を感じる間隔があいていればそのまま経過をみればよいと思います。症状があまりよくなっていなかったり、徐々に悪化傾向にあれば受診しましょう。 |
高気圧酸素治療が終わってから6ヶ月が経ちます。治療を受けたときはそれほど
重症
ではないといわれたのですが、いまだに手のしびれ感が取れません。いつ取れますか? |
 |
中枢神経障害の治り方には個人差があります。自覚的には軽い症状なのに長引いてしまうもの、しびれの感覚が変化するもの(始めジーンとしていたものがだんだんチクチクしてきたり)、時々感じるものなど、病態によっていろいろなパターンがあります。専門医の診察を受け、今後の経過を予想してもらうのがよいと思います。 |
| 後遺症に対して使われる薬と飲み方を教えてください。 |
 |
症状に合わせて薬を選択します。血流改善薬、神経回復を促す薬、脳梗塞の予防薬、てんかんの治療薬、神経痛の薬、自律神経調節薬などを使います。薬の服用については専門医とよく相談しましょう。 |
| 自覚症状がなくなれば完全に治っているのですか? |
 |
自覚症状が消失したからといって組織が完全に回復したというわけではありません。たとえば皮膚に怪我をして1週間で傷が治ったとしても傷跡は残っていますし、痛みはなくなっても組織の血流は完全に元には戻っていません。他覚的所見(診察所見)の消失と自覚症状の消失がある一定期間(中枢神経症状であれば6ヶ月間)継続したら完治(組織が十分回復し減圧症にかかる確率が低下した)と判断します。 |
| 減圧症は治ったのですが、歳をとってから新たな障害が出ませんか? |
 |
特にそのようなことはいわれていませんが、中枢神経障害がひどい減圧症の場合は、何かの折に少々古傷が痛む(しびれる)というようなことはあるかもしれません。ダイバーは、減圧性骨壊死といって、骨が腐る病気に罹ることはあります。水深30m以上に潜水したダイバーに起こりやすく、一度でも不適切な減圧をすると罹患する確率が高くなります。 |
| 減圧症に罹ったことがありますが、何か妊娠に影響はありませんか? |
 |
重度の中枢神経障害が残ってない限り、妊娠や生まれてくる子どもに異常が認められるということはありません。万一、減圧症に罹った同時期に妊娠が判明したときは、減圧症の重症度と副作用のリスクを天秤にかけ、治療するかよく検討しなければいけません。基本的には、妊娠中の高気圧酸素治療は禁忌とされています。妊娠中はダイビングはやめておきましょう。 |
減圧症に罹り、後遺症が残った場合、その後遺症以外にも後になって何か
症状を生じることがあるのですか? |
 |
二次的な身体不調を起こすことはあります。たとえば風邪をひいたときに、吐き気がしたり、立ちくらみを起こしたりすることがあります。これは風邪をひいたことによって自律神経が乱れることがひとつの理由です。風邪のウイルスは、のどや鼻、気管に感染していて直接的な症状としてのどの痛みや鼻水、咳を生じるわけですが、二次的な症状も起こすことがあるわけです。減圧症も他の病気としかりです。以前、受診された減圧症の患者さんに協力していただき心理検査を継続的に行ったことがあります。多くの方が、受診時に気分が優れなく、1週間くらいは抑うつ的になります。しかしその後、ほとんどの方が改善します。このように減圧症では二次的な身体症状、精神症状が出現することはありますが二次的症状が長期間続く人のほうが少ないといえます。治療が終了した方は新たな症状の出現をあまり心配せずに、残っている自覚症状も少しずつは改善に向かうだろうと楽観的に考えるくらいのほうがよいと思います。
減圧症に罹った方がなりやすい病気のひとつとして減圧性骨壊死という病気がありますが、これについては別項を参照してください。 |
|
| ▲ページトップへ |
| 費用&保険について |
 |
| 減圧症の治療はいくらくらいかかりますか? |
 |
健康保険が適応される場合は、発症後1週間は1回の高気圧酸素治療の診療報酬点数は6,000点(60,000円)です。よって健康保険が3割負担であれば、病院受付での支払額は18,000円ということになります(第1種装置で治療する場合は5,000点)。診察時には、初診料または再診料が、また大学病院の受診で紹介状がない場合は別途費用がかかります。発症後1週間を過ぎると1回200点(2,000円)になります。 |
| 高気圧酸素治療に健康保険を使えますか? |
 |
多くの医療施設で使えますが、使えないところもあります。 |
| 傷害保険は使用できますか? |
 |
使えます。治療を担当している医師に損害保険会社の診断書を書いてもらう必要があります。 |
| DAN Japanの保険に入っています。どうすればよいですか? |
 |
DAN Japanの事務局に問い合わせてもらい、診断書(保険請求の書類書類)をもらってください。診断書を医師に書いてもらい保険会社に請求します。 |
|
| ▲ページトップへ |
| ダイビング復帰について |
 |
| ダイビング復帰前に受診したほうがよいですか? |
 |
専門医を受診したほうが病状回復の判断を間違わないので減圧症発症リスクは少なくなります。 |
| ダイビングを再開するにあたり診断書は必要ですか? |
 |
ダイビング前のメディカルチェックで減圧症の既往を申告した場合、完治証明(診断書)を持っていないとその日のダイビングができないことがあります。診断書はインストラクターに見せるだけで渡す必要はありませんから1通取っておいてログブックに挟んでおくのがよいでしょう。 |
減圧症が治っていなかった場合にダイビングに復帰すると、
すごく悪化するのですか? |
 |
深度と潜水時間に見合わない重症の症状が出現することがあります。 |
| 減圧症にかからない潜り方を教えてください。 |
 |
誘因と予防を参考にしてください。 |
| ダイビングに復帰したときの減圧症再発リスクはどのくらいありますか? |
 |
中枢神経障害を伴う減圧症では、自覚症状が消失して3ヶ月目にダイビングをしたときの発症率は、およそ数10ダイブに1回くらいです。6ヶ月後には数100ダイブに1回くらの確率になります。 |
症状(後遺症)が時々出るのですが、治っていると判断してもよいですか?
ダイビング復帰に向けて6ヶ月カウントを始めてもよいですか? |
 |
症状が消失したらカウントを始め、もし再出現したらその症状が消えてから再度カウントを始めます。症状が出たり消えたりしているときはまだ治っていると判断しないほうがよいと思います。症状が出たり消失したりする方のほうが、再罹患しやすい傾向があります。 |
| 減圧症になりやすい体質かどうか調べることはできますか? |
 |
減圧障害にかかりやすい体質を心臓の検査や画像検査などで調べることはできます。専門医に相談されることをお勧めします。 |
| ダイビング復帰プログラムについて教えてください。 |
 |
復帰プログラムを参照してください。 |
| ダイビング後の酸素吸入は再発リスクを抑えますか? |
 |
酸素吸入は窒素の排泄を促進させるので減圧症に罹るリスクを低下させます。 |
酸素減圧(浮上または安全停止中の酸素吸入)は減圧症の
再発予防に効果がありますか? |
 |
窒素が気泡化する前に水中で脱窒素するため非常に効果があります。大気圧で酸素を吸うより水中で高分圧の酸素を吸入するほうが脱窒素作用は高いといえます。 |
インストラクターを職業としているためダイビングをやめるわけにはいきません。
症状が残っていても復帰するしかありません。どのように潜ればいいですか? |
 |
積極的にお勧めできる方法ではありませんが、酸素減圧やダイビング終了後に酸素吸入すると減圧症になる率は下がります。酸素減圧では、たとえば水深6〜9mくらいから酸素を吸いながら徐々に減圧します。減圧時に脱窒素が進むので減圧症に罹る確率が下がります。 |
減圧症の後遺症がありますが、どうしてもダイビングを始めたいと思っています。
どうすればよいですか? |
 |
レジャーダイビングには法的規制はありませんが、医学的なガイドラインでは後遺症がある方は復帰しないほうがよいとされています。再発率が高く、再度、減圧症に罹ったときに重症化しやすいためです。勧められる方法ではありませんが、酸素減圧をすれば再罹患率を減らすことはできます。専門医に相談するのがよいと思います。 |
| ダイビングに復帰するときは、どこで潜ったほうがよいですか? |
 |
減圧症に罹る確率が健常人より高いので、高気圧酸素治療をスムーズに受けられる地域で、酸素を備えている施設(ショップ)がよいと思います。帰宅するまでに高所を通過するような場所は避けたほうがよいと思います。 |
|
| ▲ページトップへ |
| 予防対策&知識について |
 |
ダイビング後の航空機搭乗について、以前は24時間以上空けることが望ましいといわれて
いましたが、最近では複数ダイビング後も18時間以上あければよいといわれています。
ほんとうにダイビング後20時間足らずで航空機搭乗してしまってもよいのでしょうか。 |
 |
現在は18時間ルールになっています。1996年にDAN USAのグループがUndersea and Hyperbaric Medical
societyという学会に発表しそれが指導団体の基準になっています。ボランティアダイバーにダイビング後、航空機搭乗してもらい減圧症発症率を調べた結果、18時間以内に航空機搭乗したダイバーでは有意に発症率が高く、18時間以降に搭乗したダイバーでは発症率が少なかったのです。実験では水深60フィート(18m)に20~60分のダイビング後、8,000フィートにフライトしたダイバーについて調べています。調査対象の水深が限定されていますのですべてダイビングに適合するとは言い切れませんが、実際に減圧症を発生させて得られたデータなのでとてもよい目安にはなると思います。減圧停止ぎりぎりのダイビングをしたダイバー、減圧症になりやすい体質のダイバーは、ダイビング後24時間以上、場合によっては48時間以上空けたほうが安全といえます。 |
|
 |
| わずかな潜水(水深3mなど)でも減圧症を発生させる可能性はあるのですか? |
 |
減圧症の発症はまずありません。ただ、減圧障害の発症であればありえます。減圧障害は、減圧症と動脈ガス塞栓がありますが、動脈ガス塞栓のほうです。原因は、浮上に際して生じるいわゆる肺破裂(気圧外傷)によるもの、または潜水後、静脈系に生じたサイレントバブルが動脈系に移行して脳の血管などに詰まるような場合です。水深3mに潜水すると、浮上後、静脈系に気泡が生じる可能性があるといわれています。その気泡が、卵円孔開存や肺の血管を通して動脈系に移行するのです。 |
|
| |
▲ページトップへ |
| よくある質問(ダイビング適正関連)への回答 |
 |
| |
血圧について |
| |
 |
| |
寒くなると血圧が140/90くらいに上昇します。年齢は50代です。
夏場しかダイビングはしません。ダイビングは問題ないでしょうか? |
 |
正常血圧とされるのは最高血圧130/最低血圧85以下、理想的な血圧は120/80以下です。ただし60歳以上は最高血圧140以下、70歳以上は最高血圧150〜160以下、ともに最小血圧90以下です。ダイビングを許容できる最高血圧は140以下、最低血圧が90以下といわれていますから、ちょうど境界線あたりにあたります。ダイビングの前後で血圧が上がるような運動をしない、緊張するようなダイビングをしないことに心がける必要があります。ダイビングには、運動、緊張、低水温、体温上昇など、血圧を上げる要因が多数あります。もともと高血圧の方がダイビング中に緊張したり興奮すると一時的に血圧が200以上にまで跳ね上がり、一時的な意識喪失や身体の麻痺を招く高血圧脳症や高血圧性脳出血を起こすことがありますから十分気をつけてください。
生活習慣改善「中高年のための安全ダイビング術」 |
| 血圧が140/90くらいですが、降圧剤を飲みながらダイビングをしてもよいでしょうか? |
 |
運動や体重を減らすことで必ず血圧は下がります。まずはダイビングを安全に行うために日頃の生活習慣を変えることから始められては如何でしょう。そうすれば薬に頼らず安全なダイビングができるようになります。
薬を飲みながらダイビングをするのは勧められませんが、これまで受けた極論的なご質問の中には、「ダイビング中、緊張して血圧が急激に高くなるのと、降圧剤を飲みながらダイビングするのはどちらが安全か?」というものがあります。簡略的な回答はとても難しいのですが、日常から降圧剤の副作用がないのであれば、内服しながらダイビングをされたほうが安全かとは思います。 |
|
| ▲ページトップへ |
|
| |
気胸について |
| |
 |
| |
自然気胸になったことがあるとダイビングをしてはいけないのでしょうか。
手術は受けていません。潜っても大丈夫な水深などがあったら教えてください。 |
 |
ダイビングの浮上時に肺が破ける病気を減圧性気胸といいます。自然気胸になった方では、肺に気腫性嚢胞と呼ばれる破けやすい部分があるため、浮上のときにその弱い部分が破ける可能性があります。手術をして弱い部分を取り除くこともできますが、すべてを取り切れないことがあるので手術をしてもダイビングはやめておいたほうがよいと考えられています。深度が浅いほうが浮上時に肺の空気の変化率は大きいので浅ければ大丈夫ということが言えないのです。 |
|
| ▲ページトップへ |
|
| |
衛生について |
| |
 |
| |
レギュレーターの中に細菌がはびこることがありますか?その場合、オーバー
ホールすれば滅菌されますか? |
 |
レギュレーターの中には、カビや細菌が増殖することがあります。オーバーホールして清掃すれば滅菌はできませんが菌数を減らすことはできます。海水や有機物、水分が付着したまま暖かいところに保管しておくと菌数が増える傾向があります。 |
|
| ▲ページトップへ |
|
| |
気管支喘息について |
| |
 |
| |
ダイビング後に気管支喘息の発作が出ました。レギュレーターにいているカビ
を吸って気管支喘息を起こすことはありますか? |
 |
気管支喘息は、カビを吸入することで発作が誘発されることはあります。ただ、発作の原因はカビだけではないので、ダイビング後の発作をカビが原因と断定することは非常に難しいと思います。。 |
|
| ▲ページトップへ |
|
| |
脳の病気について |
| |
 |
| |
| 脳に動脈瘤が見つかりました。ダイビングを続けてもよいでしょうか? |
 |
脳外科の医師から、運動をして血圧が上がっても破裂する可能性はほとんどないという意見をもらっているのであればダイビングは問題ありません。ダイビングに関しては、運動以外の要因として、冷たい海に潜ったり、緊張したり、バルサルバ法(鼻を摘まんで耳抜きをする通常の方法)の耳抜き時にも血圧が上がりやすくなります。破裂する可能性が高いようであればダイビングは控えましょう。 |
|
| |
▲ページトップへ |
| よくある質問(ダイバー検診)への回答 |
 |
| |
| ダイバー検診を受けたほうがよいのはどのような人ですか? |
 |
主に以下のような人たちです。
● 37歳以上
● ダイビング初心者
● 高血圧、糖尿病、高脂血症などの生活習慣病がある人
● 耳抜きが苦手な人
● アレルギー体質の人
● 肺の機能が低下している人、特にタバコを吸っている人
● 心臓病の血縁者がいる人
● 職業ダイバー、インストラクター、ガイドダイバー
(特殊健康診断を受けることが高気圧作業安全衛生規則で定められている) |
| 37歳以上はダイバー検診を受けたほうがよいのはどうしてですか? |
 |
自分では気づいていない生活習慣病や発作性の病気を持っている可能性が高いからです。
37歳以上は37歳未満より減圧症のリスクが高くなります。
ダイビング中の死亡事故も40歳以上が多く、死亡事故の多くに病気が関係しています。
また中高齢者になると、自覚している以上に運動能力が低下していることが多く、それが原因でダイビング中にパニックを起こし死亡事故を起こすことがあります。
以上のような理由で37歳以上はダイバー検診を受けたほうがよいのです。 |
| 初心者はダイバー検診を受けたほうがよいのはどうしてですか? |
 |
初心者はダイビングの前後で心拍数や血圧が上がる傾向があるため、心臓や脳の発作を起こしやすくなります。
以前行った調査では、下のグラフに示したように、ベテランダイバーでは、ダイビング中、脈拍数が100回/分を超えることがほとんどありませんでしたが、初心者では100回/以下になることがありませんでした。
初心者は、ダイビングの前後で、緊張と運動負荷のために極端に心拍数が増える傾向があります。
心拍数や血圧が上がると心臓や脳の発作を起こす率が高くなるので、検診で発作を起こす病気がないかチェックしておくほうがよいのです。 |
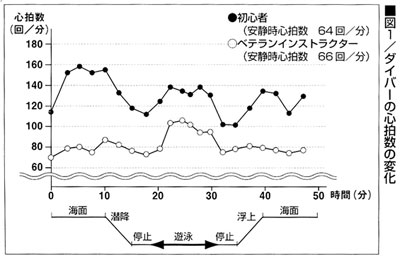 |
| 心臓病で死亡した血縁者がいるダイバーはどうして検診を受けるべきなのですか? |
 |
血縁者に心臓病の人がいると同様の心臓病が起こる率が高くなります。
心臓病は水中死亡事故原因の第1位です。
ダイビングをするのであれば必ず受けておく必要があります。 |
| 耳抜きが苦手な人はどうして検診を受けたほうがよいのですか? |
 |
耳が抜けづらいと鼓膜や内耳を傷めるリスクが高くなります。
ダイバー検診では、耳抜き時の鼻腔内圧を測定することができますから、自分の耳抜き圧を知って、悪いようであれば耳抜き訓練をして改善させれば、ダイビングで困ることも耳を傷めることもなくなります。 |
| ダイバー検診はいつ受けると効果的ですか? |
 |
レジャーダイバーでは、年1回、会社などの健康診断と同時期に受けるのが効率的です。
一般健診を兼ねて受けてもいいですし、一般健診で受けた結果を基に、不足項目についてダイバー検診を受けてもよいと思います。
プロダイバーは、高気圧作業安全衛生規則に6ヶ月以内ごとに1回受けることが決められています。 |
| ダイビング適正を判断するポイントは何ですか? |
 |
● 水中で突然、運動能力が低下する病気
○ 気管支喘息はないか。
○ 神経や運動器の病気はないか。
● 圧力に対応できる体
○ 耳抜きがスムーズにできるか。
○ 肺の気圧外傷(いわゆる肺破裂)を起こしやすくないか。
● 意識障害を起こす病気
○ 脳であれば、てんかんやもやもや病。
○ 心臓であれば、洞機能不全症候群などの不整脈。
○ 迷走神経反射による失神など。
以上が主なポイントです。
|
| ダイバー検診を受けた後にもらう診断書にはどのようなものがありますか? |
 |
たとえば、ダイビング指導団体では以下のような書式を作っています。
| ・医師記入欄 |
| 医師による診断 |
| □ |
ダイビングに不適格であると考えられるような、
医学的な障害は見受けられません。 |
| □ |
ダイビングをすることはすすめられません。 |
所見:
|
医師は以下の書式を推奨しています。
(日本高気圧環境・潜水医学会推奨)
| ・医師の意見 |
| 医学的な観点からみた印象 |
| □ |
ダイビングに支障をきたす可能性がある病気は、問診、身体所見、下記の検査の範囲では見たりません。 |
| (検査: ) |
| □ |
危険性が高いと考えられる病気がありますが、下記に留意すれば、その危険性は少なくなると考えます。 |
| (留意事項: ) |
| □ |
潜水障害に陥る危険性が、一般人と比較して明らかに高いと考えます。 |
その他、所見または意見など:
|
|
| インストラクターがダイビングを禁止される病気にはどのようなものがありますか? |
 |
高気圧作業安全衛生規則(第41条)に定められている潜水禁止疾病には以下のようなものがあります。
● 減圧症、減圧症後遺症
● 肺結核、急性上気道炎、じん肺、肺気腫
● 貧血、心臓弁膜症、冠状動脈疾患、高血圧
● 統合失調症、アルコール中毒、神経痛
● メニエル病、中耳炎、耳管狭窄症
● 関節炎、リウマチ
● 気管支喘息、肥満、バセドー病 |
|


